Hipertensiunea arterială esențială, sau hipertensiunea arterială, este o boală cronică a sistemului cardiovascular uman, care implică o creștere sistematică a tensiunii arteriale în circulația sistemică sau pulmonară.
Mecanismul dezvoltării patologiei
Principalul motiv pentru dezvoltarea hipertensiunii arteriale persistente este creșterea debitului cardiac pe minut și răspunsul patului vascular la aceasta. Factorul de stres provoacă un dezechilibru în reglarea tonusului arterial de către creier. Ca urmare, apare un spasm al capilarelor periferice, inclusiv ale celor renale. Ca urmare, sinteza neurotransmițătorilor sistemului renină-angiotensină-aldosteron crește, se formează dischinezia vasculară și circulația sângelui.
Aldosteronul, responsabil pentru metabolismul apă-sare, reține apa, ceea ce maximizează volumul de lichid biologic care circulă în sânge, crescând astfel tensiunea arterială. Tensiunea ridicată crește vâscozitatea sângelui, se mișcă mai lent de-a lungul patului vascular, iar țesuturile și organele nu primesc nutrienții și oxigenul necesar în timp.
Încălcarea proceselor metabolice este motivul pentru care, în hipertensiune arterială, determină îngroșarea pereților vaselor de sânge, îngustează lumenul acestora, determină un nivel constant ridicat de rezistență periferică totală și face hipertensiunea ireversibilă.
În timp, permeabilitatea capilarelor crește, pereții arterelor sunt impregnați cu plasmă și se dezvoltă arterioscleroza. Pe fondul unor astfel de transformări, începe scleroza miocardului, creierului, rinichilor, hipertensiunea arterială, encefalopatia și nefroscleroza.
Clasificare
Pentru a oferi o definiție detaliată a hipertensiunii arteriale, sunt utilizate mai multe opțiuni pentru clasificarea acestei stări patologice. Alocați grade, tipuri, etape, tipuri, cauze ale hipertensiunii. În plus, este clasificat conform ICD 10. Diagnosticul necesită luarea în considerare a tuturor opțiunilor.
Conform ICD-10
Hipertensiunea arterială are propriul cod în clasificatorul internațional al bolilor. Patologia este inclusă în secțiunea „Boli caracterizate prin creșterea tensiunii arteriale" cod I10-I15. Aloca:
- I10 Hipertensiunea arterială primară - cea mai frecventă variantă cu evoluție malignă sau benignă, apare din motive neclare, dar întotdeauna ca simptom independent, fără implicarea organelor interne în procesul patologic;
- I11 AH care provoacă leziuni miocardice: I11. 0 - cu insuficiență cardiacă (congestivă), I11. 9 - fără ea;
- I12 Hipertensiune arterială cu afectare renală: I12, 0 - cu insuficiență renală, I12, 9 - fără aceasta;
- I13 - hipertensiune arterială cu afectare combinată a rinichilor și inimii: I13. 0 - în principal cu insuficiență cardiacă, I13. 1 - în principal cu insuficiență renală, I13. 2 - cu insuficiență cardio-renală, I13. 9 - nespecificat;
- I15 Hipertensiune arterială secundară (simptomatică) - un simptom al afectarii organului țintă: I15. 0 - hipertensiune arterială renovasculară, I15. 1 - un simptom al altor boli de rinichi, I15. 2 - un simptom al tulburărilor endocrine, I15. 8 - un simptom de deteriorare a altor organe interne; I15. 9 - nespecificat.
Hipertensiunea arterială simptomatică este o creștere a presiunii datorată disfuncției organelor care echilibrează tensiunea arterială, reprezintă mai puțin de 5% din toate stările hipertensive.
După etiologie
Dacă hipertensiunea arterială primară și secundară este clasificată în funcție de caracteristica etiologică, alocați:
- renal;
- endocrin;
- inflamatorie (aortita);
- hipertensiune arterială la femeile însărcinate;
- neurologice;
- medicinal;
- postoperator;
- hemodinamic (patologia inimii sau a vaselor de sânge).
Mai mult de 90% este reprezentat de primar.
După tip
Luând în considerare nivelul tensiunii arteriale, patologia este împărțită în următoarele tipuri:
- limită - indicatorii tensiunii arteriale ajung la nivelul de 140/90 cu o scădere ulterioară a valorilor;
- izolat sistolic - nivelul superior este mai mare de 140 de unități, cel inferior este de până la 90.
Tensiunea arterială arată fie o creștere moderată a ambilor indicatori, fie o creștere serioasă a valorii superioare cu o valoare inferioară stabilă.
După grad
Această gradare este de cea mai mare importanță pentru clinicieni, deoarece caracterizează nivelul și stabilitatea tensiunii arteriale. În funcție de gradul de hipertensiune arterială poate fi:
- optim - demonstrează un număr diferit de tensiune arterială în cadrul normei de vârstă admisă;
- normal - nivelul tensiunii arteriale în intervalul de la 120/85 la 140/90;
- borderline - cu indicatori constanți la nivelul 140/90;
- GB 1 grad (sau AH 1 grad) - nivel de presiune de la 140/90 la 160/100;
- GB 2 grade (AH 2) - nivelul tensiunii arteriale de la 160/100 la 180/110;
- GB 3 grade (AH 3) - nivelul tensiunii arteriale este mai mare de 180/110.
În funcție de nivelul presiunii diastolice, se disting următoarele opțiuni:
- ușoare (ușoare) GB - indicatorii DBP (tensiunea arterială diastolică) nu depășesc 90 de unități, nu necesită corectarea medicamentului;
- moderată, care include etapele 1 și 2 cu DBP de la 100 la 115;
- GB sever sau malign (gradul 3) - un nivel de presiune mai mare de 115.
Când vine vorba de gradul de GB, înseamnă doar nivelul indicatorilor de presiune, starea generală nu este luată în considerare.
Pe etape
GB este clasificată în funcție de afectarea organelor țintă, de bunăstarea generală a pacientului. Există 3 etape:
- Prima sau moderată se caracterizează prin instabilitatea indicatorilor tensiunii arteriale în timpul zilei: de la 140/90 la 180/105, dar de obicei presiunea se normalizează de la sine dacă pacientul oprește cauzele care au cauzat hipertensiunea arterială, crizele sunt rare, sunt ușoare. , leziunile organelor interne nu sunt fixate, rareori apar dureri de cap. durere, senzație de slăbiciune, scăderea performanței.
- Etapa a doua sau mijlocie a GB apare atunci când citirile ajung la 200/120 de unități, simptomele tipice de hipertensiune arterială sunt crize, pulsații în cap, dureri toracice, migrene, oboseală cronică, depistarea de laborator a constricției capilare, ischemie miocardică, rinichi, nervi central. sistem, posibile accidente vasculare cerebrale, ischemie tranzitorie a creierului.
- Al treilea sau stadiul de hipertensiune arterială foarte severă se caracterizează prin tensiune arterială peste 205/125 și peste, crize hipertensive constant care au o evoluție severă, sindrom LVH (insuficiență ventriculară stângă), encefalopatie, tromboză cerebrală, hemoragii petechiale, edem de nervul optic, aortă. anevrism, afectarea rinichilor.
O oarecare ameliorare a celei de-a treia etape apare după un atac de cord sau un accident vascular cerebral. Dar această afecțiune este însoțită de o situație în care doar presiunea sistolica sau pulsul scade, în timp ce presiunea diastolică rămâne întotdeauna constant ridicată.
După tip
Următoarele tipuri corespund cursului patologiei:
- tranzitorie - creșterea episodică a presiunii, de la câteva ore la o zi, se normalizează independent;
- labil - tipic pentru debutul patologiei, salturile de tensiune arterială sunt nesemnificative, nu necesită intervenție suplimentară;
- hipertensiune arterială stabilă - o creștere persistentă a nivelului de presiune cu corectarea medicamentului;
- criză - salturi ale tensiunii arteriale apar spontan, periodic, este necesară terapia medicamentoasă;
- malign - indicatorii de presiune sunt maximi, o mulțime de complicații până la moarte.
Severitatea patologiei corespunde intensității crescânde a simptomelor.
Factori de risc
În dezvoltarea hipertensiunii arteriale, rolul principal este jucat de perturbarea centrilor creierului. Ei controlează funcționarea tuturor organelor interne. Factorii de risc pentru debutul GB sunt considerați prea activă activitate intelectuală, munca de noapte, vibrații, zgomot.
În plus, utilizarea activă a sării provoacă boala, care reține apa în organism din cauza vasospasmului, predispoziției ereditare, o combinație de hipertensiune cu patologii endocrine, insuficiență renală, obezitate, infecții focale (perifocale) în stadiul acut.
Nu puteți reduce factorul vârstă, culoarea sexului: la bărbații de orice vârstă, GB este diagnosticat în jumătate din cazuri. Doar la femeile aflate la menopauză, patologia se dezvoltă mai des. Condițiile optime pentru dezvoltarea bolii sunt alcoolismul, fumatul, drogurile, energia, o alimentație dezechilibrată, kilogramele în plus, un stil de viață sedentar și o situație ecologică nefavorabilă.
Caracteristicile clinicii, pericolul de hipertensiune arterială
O caracteristică a hipertensiunii arteriale este un curs latent. Adesea, simptomele hipertensiunii sunt confundate cu un simplu surmenaj, iar în acest moment există leziuni ale organelor țintă interne și dezvoltarea unor complicații grave. Riscul dezvoltării lor este mai mare, cu cât pacientul este mai tânăr. Acesta este pericolul potențial al bolii.
Este aproape imposibil să vindeci GB, dar a preveni apariția sau a opri progresia ei este în puterea cardiologilor. Cu cât boala este diagnosticată mai devreme, cu atât sunt mai mari șansele de reabilitare eficientă a pacientului. Diagnosticul este direct legat de monitorizarea regulată a tensiunii arteriale.
| Varsta pacientului | norma BP |
|---|---|
| 16 - 20 ani | 70 până la 120/80 |
| 20 - 40 de ani | De la 120/70 la 130/80 |
| 40 - 60 | Nu mai mare de 135/85 |
| Peste 60 | Nu mai mare de 140/90 |
Simptomele clinice în stadiul inițial sunt aproape invizibile, uneori pacienții cu hipertensiune arterială sunt îngrijorați de:
- durere de cap;
- anxietate nemotivată;
- transpiraţie;
- frisoane;
- obraji purpuri;
- performanta scazuta;
- pastositate;
- bătăi puternice ale inimii;
- pierderea senzației la degete;
- insomnie;
- convulsii.
Dar toate acestea sunt periodice, rare, neexprimate.
Nu merită să ridicați din umeri astfel de simptome. Necesită o schimbare a stilului de viață, deoarece altfel va duce la progresia patologiei.
Dezvoltarea hipertensiunii arteriale extinde lista de simptome, alăturați-vă:
- ataxie (tulburare de coordonare a mișcărilor);
- scăderea acuității vizuale;
- disconfort toracic.
În plus, simptomatologia este exprimată, ceea ce este demonstrat de organele țintă afectate.
Chiar și o combinație de câteva simptome este un motiv pentru a vizita un medic, un aport independent, necontrolat de medicamente poate agrava situația.
Complicații
Cursul lung de hipertensiune arterială benignă sau forma sa malignă provoacă o criză hipertensivă, bradicardie, formarea de complicații ca urmare a leziunilor arterelor organelor țintă: inima, rinichii, creierul, ochii.
Criza hipertensivă
O creștere pe termen scurt a tensiunii arteriale (de la câteva ore la câteva zile), care este precedată de suprasolicitare emoțională sau fizică, stres, frică, fluctuații ale presiunii atmosferice, otrăvire, intoxicație, medicamente, alcool. Fundalul este întotdeauna hipertensiunea arterială, dar o criză hipertensivă poate fi provocată de:
- toxicoza femeilor însărcinate;
- insuficiență renală;
- tumori cerebrale;
- hipertensiune arterială renovasculară;
- nefrită de diverse origini;
- tulburări endocrine;
- rănire.
Creșterea tensiunii arteriale peste 200/120 este însoțită de:
- stare pre-leșin;
- migrenă;
- simtindu-se fierbinte;
- tahicardie;
- greaţă;
- disconfort toracic;
- deficiență vizuală.
Pacienții sunt speriați, confuzi, letargici sau supraexcitați și pot leșina. Criza este uneori privită ca un precursor al unui atac de cord sau al accidentului vascular cerebral, insuficiență ventriculară stângă acută. Pe fondul unui număr mare de DBP și SBP, apare encefalopatia. Spasmul vaselor de sânge cu o modificare a permeabilității lor provoacă edem cerebral.
Pericolul constă în posibilitatea detașării retinei, dezvoltarea rapidă fulger a unui atac de angină, astm cardiac, edem pulmonar, care amenință viața pacientului.
Cu toate acestea, în etapele inițiale, GB procedează ușor, se oprește rapid.
Bradicardie
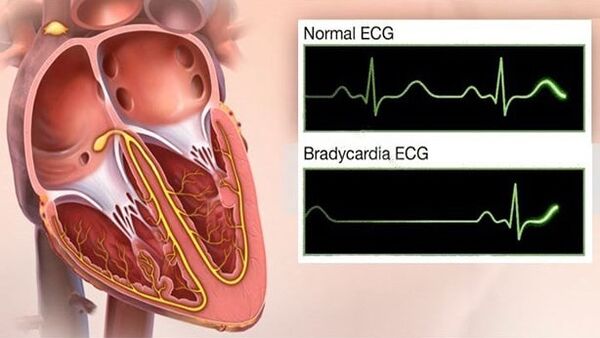
Amețeli și pre-sincopă cu GB - mărturisesc în favoarea dezvoltării bradicardiei - acesta este un simptom periculos al evoluției hipertensiunii, deoarece în cazuri extreme duce la stop cardiac. În plus, bradicardia poate provoca:
- afectarea mușchiului inimii cu dezvoltarea insuficienței cardiace, revascularizare coronariană;
- afectarea funcției renale cu formarea insuficienței renale cronice;
- encefalopatie vasculară, accident vascular cerebral ischemic;
- hipertensiune arterială persistentă;
- afectarea arterelor, umflarea nervului optic.
O criză hipotensivă (scăderea tensiunii arteriale sub 100/60) pe fondul bradicardiei duce la un colaps cu un rezultat fatal.
Leziuni ale organelor țintă
Instabilitatea fluxului sanguin în ele duce la dezvoltarea:
- IHD, angina pectorală sau repaus, pre-infarct, IMA (infarct miocardic acut);
- pre-accident vascular cerebral, accident vascular cerebral (accident cerebrovascular acut) de natură ischemică sau hemoragică;
- astm cardiac;
- anevrisme de aortă;
- edem pulmonar;
- CRF;
- uremie;
- dezlipire de retina.
Mai des decât alții, inima, vasele de sânge, creierul și rinichii sunt afectate.
| Numele organului țintă | Mecanismul dezvoltării complicațiilor |
|---|---|
| inima | Hipertensiunea duce la dezvoltarea hipertrofiei ventriculare stângi, deoarece inima trebuie să împingă sângele în vasele deformate, ceea ce necesită un efort suplimentar. Miocardul se îngroașă, încetează să mai aibă suficient oxigen și substanțe nutritive. Mușchiul este întins, inima obosită. O inimă obosită nu se poate relaxa complet, insuficiența miocardică cronică apare din cauza hipoxiei. Adesea, această situație se termină cu moarte subită. |
| Vasele | Arterele la presiune mare sunt constant spasmodice din cauza contractiei muschilor peretelui vascular, acest lucru nu le permite sa se relaxeze, tesutul muscular este deplasat de tesutul conjunctiv, intregul patul vascular este remodelat. Modificările ireversibile provoacă o încălcare a funcției vizuale, ateroscleroza extremităților, tulburări renale, encefalopatie. |
| Creier | Spasmul vascular în 25% duce la accidente vasculare cerebrale. Lipsa alimentării cu sânge a creierului este cauza accidentului vascular cerebral ischemic (70% din toate cazurile), modificărilor permeabilității vasculare - accident vascular cerebral hemoragic (30%). Dar cea mai frecventă complicație a malnutriției și a aportului de oxigen a creierului este encefalopatia - însoțită de simptome neurologice, care duc la demență. |
| rinichi | Rinichii sunt unul dintre organele țintă care suferă de GB. Patologia poate fi vindecată numai cu un diagnostic precoce. Dar boala curge la început asimptomatic și este diagnosticată accidental la examenele profilactice pentru albuminurie. Dacă momentul este ratat, atunci CRF cu uremie și moarte îl așteaptă pe pacient înainte. |
Diagnosticare
Scopul examinării unui pacient cu suspiciune de hipertensiune arterială:
- confirma stabilitatea hipertensiunii arteriale;
- excludeți natura sa secundară;
- identificați organele țintă deteriorate, determinați gradul de deformare a acestora, stadiul GB, riscul de complicații.
Pentru a face acest lucru, colectați cu atenție anamneza, efectuați un examen fizic, identificați factorii de risc și nivelul fluctuațiilor tensiunii arteriale, frecvența crizelor și comorbiditățile. Garanția fiabilității este măsurarea corectă a tensiunii arteriale. Algoritmul este simplu:
- presiunea se măsoară în repaus, într-o poziție confortabilă (toți factorii provocatori sunt excluși într-o oră: cafea, băuturi energizante, alcool, nicotină, droguri, toxine, picături pentru ochi sau nazale);
- manșeta este plasată pe umăr la același nivel cu inima, la 2, 5 cm deasupra fosei cubitale;
- prima măsurare se efectuează pe ambele mâini, apoi pe cea în care indicatorii s-au dovedit a fi mai mari sau (dacă numerele sunt egale) pe mâna nefuncțională;
- măsurare repetată nu mai devreme de câteva minute după prima (restabilirea tonusului vascular);
- cu o diferență între primele măsurători și repetate, valoarea medie este luată drept adevăr.
Ciclul de laborator include:
- UAC, OAM;
- biochimia sângelui (glucoză, creatinină, colesterol, trigliceride);
- Probele de urină.
Examen instrumental:
- ECG, EchoCG (ecografia cardio);
- oftalmoscopie;
- Ecografia organelor țintă;
- EEG;
- aortografie;
- urografie;
- Scanarea CT a rinichilor și a glandelor suprarenale.
Caracteristicile tratamentului
Terapia hipertensiunii arteriale are ca scop normalizarea indicatorilor de presiune și corectarea activității organelor interne. Este necesar să începeți tratamentul imediat după detectarea patologiei pentru a preveni sau a minimiza complicațiile. Pentru a face acest lucru, utilizați medicamente, terapie non-medicamentală.
Medicamente
Selectarea tratamentului pentru pacienții cu hipertensiune arterială este supusă mai multor reguli:
- Hipertensiunea arterială cu risc scăzut sau mediu de complicații implică numirea unui medicament dintr-un anumit grup de medicamente antihipertensive;
- pentru hipertensiune arterială cu risc ridicat sau foarte mare, se prescriu câteva medicamente din diferite grupuri la doza minimă;
- dacă tensiunea arterială țintă (sub 140/90) nu este atinsă cu un risc scăzut sau moderat de complicații, doza de medicament prescris este crescută sau înlocuită cu un medicament dintr-un alt grup;
- dacă tensiunea arterială țintă nu este atinsă la pacienții cu risc mare sau foarte mare de complicații, creșteți doza de medicamente deja prescrise sau adăugați o treime dintr-un alt grup;
- daca presiunea scade rapid, pacientul simte disconfort, este necesara suspendarea tratamentului pana cand apare adaptarea la noua afectiune.
Presiunea țintă optimă este considerată a fi 120/80 sau 110/70 unități, în funcție de vârsta pacientului.
Sunt adesea utilizate combinații de medicamente din diferite grupuri și este necesar să ne concentrăm numai pe recomandările medicului, deoarece există combinații inacceptabile de medicamente.
Caracteristici de nutriție
Tratamentul hipertensiunii arteriale cu o dietă are ca scop reducerea greutății pacientului, deoarece fiecare 10 kg în plus crește presiunea cu 10 unități.
Pentru a face acest lucru, se recomandă să consumați mai multe alimente vegetale (legume, fructe, cereale, leguminoase), produse lactate, excludeți alimentele care conțin colesterol (grași), dulciurile, produsele de patiserie, limitați sare (dacă se utilizează mai mult de 5 g de sare). zilnic, aceasta duce la retenție de lichide, spasm vascular).
Este necesar să se calculeze regimul corect de băut (cel puțin 1, 5 litri de apă pe zi). Trebuie amintit că pierderea în greutate previne diabetul zaharat, care este un factor de risc puternic pentru hipertensiune arterială.
terapie cu exerciții fizice
Activitatea fizică dozată este extrem de importantă pentru pacienții cu hipertensiune arterială. Acestea reduc tonusul sistemului nervos simpatic, reducând concentrația de adrenalină, norepinefrină, care poate spasma vasele de sânge, crește tahicardia.

Este dezechilibrul dintre forța debitului cardiac și rezistența vasculară care creează riscul de dezvoltare a patologiei. Terapia fizică (mers pe curse, înot, exerciții de respirație) îmbunătățește alimentarea cu oxigen a țesuturilor, previne complicațiile, promovează pierderea în greutate.
Prevenire, prognostic
Scopul prevenției primare este prevenirea dezvoltării bolii. Acest lucru este valabil pentru pacienții cu risc de hipertensiune arterială (cu obezitate, diabet zaharat, fumători mari) și pentru pacienții hipertensivi cu patologie limită sau în primă etapă. Pentru aceasta aveți nevoie de următoarele:
- renunțați la fumat, deoarece nicotina este cea care scurtează viața unui pacient hipertensiv cu 10-15 ani și dublează riscul de complicații cardiovasculare;
- dieta rațională, săracă în calorii, aterogenă, hiposală cu includere de miere, fructe uscate, citrice, fructe de mare, restricție de grăsimi animale;
- excluderea factorilor de risc;
- eliminarea hipodinamiei;
- antistres (fizioterapie, relaxare, sedative ușoare);
- 8 ore de somn zilnic;
- refuzul alcoolului.
Prevenția secundară presupune aderarea la un stil de viață care necesită prevenție primară, medicamente și monitorizarea regulată a tensiunii arteriale. Are ca scop prevenirea dezvoltării leziunilor organelor țintă.
Hipertensiunea arterială este principalul factor de risc pentru majoritatea bolilor cardiovasculare, mortalitatea de la care este de 53, 1% din mortalitatea totală a populației, ceea ce este deosebit de important, întrucât 25% din hipertensiunea arterială este asimptomatică. Prognosticul este considerat favorabil doar pentru primele etape ale dezvoltării patologiei, aici în 80% din cazuri este posibil să se prevină dezvoltarea bolii.
GB 2-3 etape duce la dizabilitate în principal bărbați tineri (până la 50 de ani). Combinația mai multor factori de risc crește stopul cardiac brusc cu 50%. Efectul pozitiv al terapiei complexe a patologiei are o garanție de 5 ani.


























